感染性疾病诊疗中不可或缺的工具
血液感染疾病介绍
血流感染是败血症和菌血症的统称,是最严重的感染性疾病之一,指各种病原微生物侵入血循环,在血液中繁殖,通过释放毒素和代谢产物,引起全身感染、中毒和炎症反应。可表现为脓毒血症,进而引起脓毒性休克,多脏器功能不全综合症及死亡。
全球每年败血症患病人数达到3,150万人,其中严重败血症患者1,940万人,每年全球有约600-800万人死于血流感染,美国2011年与脓毒症相关的医疗费用达到200亿美元,占到了当年美国医院费用的5.2%。
近年来,随着激素、免疫抑制剂和抗生素的滥用,广谱抗菌药物已经难以控制血流感染的发病率和死亡率。因此加强院感管理和合理使用抗菌药物成为了预防和控制血流感染的重中之重。而要实现这一目的,众多检测方法被引入临床实践。
血液感染检测市场现状介绍
Anand等人的研究发现,对于血流感染患者,在首次观察到低血压症状后的一小时内使用抗生素,可保证79.9%的生存率,在此后的六小时中,而采取救治措施的时间每推迟一小时,患者的生存率将会下降7.6%。
现行的血液培养方法至少需七十二小时(甚至4-5天)才能给出诊断结果以及配套的药物使用建议,无法在对于救治最重要的头十二小时内给出治疗建议,死亡率超过30%。
而在我国2018年版的脓毒症/脓毒性休克急诊治疗指南中,建议对脓毒症/脓毒血症患者尽早使用抗菌药物,最佳时间在入院后一小时内,延迟不超过三小时。建议的抗菌药物疗程为7-10天,初期建议使用覆盖所有可能致病菌的单药或联合治疗,而在确定致病菌的情况下,应降阶梯至最窄谱抗菌药物治疗以缩小覆盖范围,避免不必要的持续性抗菌药物使用给社会和个人带来的不良后果,如耐药和不良反应等。
因此能够快速准确的鉴定血流感染病原体类型,并且及时给出用药敏感性方案的检验方法是临床医生的迫切需求。
血液培养法是目前诊断血流感染的金标准,主要方法是从病人的体液和创口处获取标本,进行增殖培养,鉴定致病菌,最终确定可用抗生素的种类和浓度。
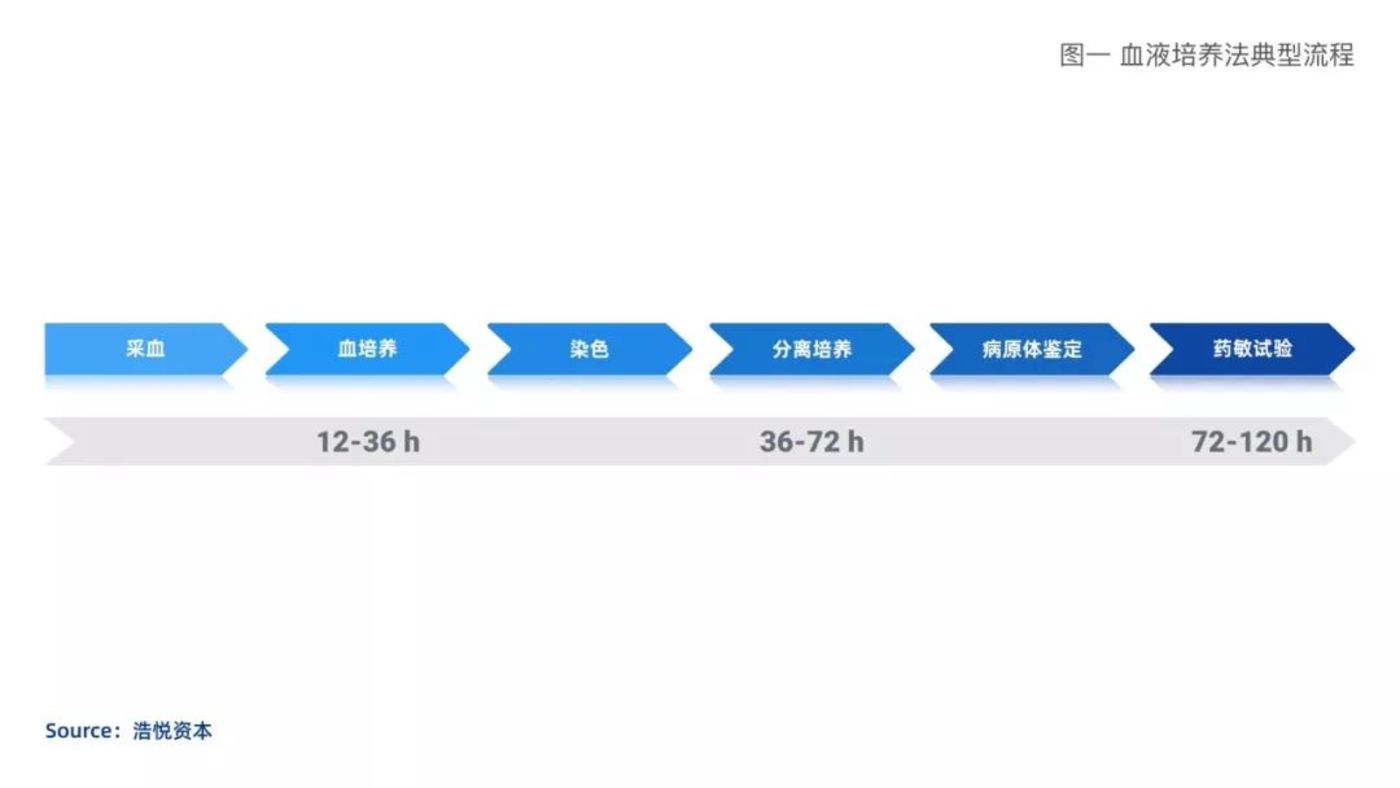
血液培养法典型流程
目前在国内,血液培养法(生化法)仍然是最主流的血液感染检测方式,每年检测量为5,000万瓶左右,其中BD占据60%的市场份额,梅里埃占据约30%,剩余市场被安图、珠海迪尔和美华等国内企业瓜分。
但目前由于采血量少、采血瓶数少、患者自身使用抗生素导致血液细菌含量低等原因,脓毒症患者的血培养检出率仅为10-30%。同时检测周期过长,1-3天的培养时间无法及时给医生提供用药指导,更无法满足多次监测需求。
要提高阳性率,抽血量要足够大(每瓶30ml),且同一个患者要抽取多瓶(建议抽取4瓶,分别在厌氧和有氧环境下进行培养以保证覆盖不同菌种),同时要准确掌握抽血时间,但国内的医生和护士在这几点上的习惯还没有培养起来。
多瓶、大量的采血会带来工作量和成本的上升,以及患者配合度的下降,因此血液培养法也一直普及度不高。中国台湾地区许多医院一个月抽血量可以达到8,000瓶,而大陆很多三甲医院月抽血量不到1,000瓶。基于上述市场规模,全国每年理论市场总量可达3亿,实际渗透率只有17%左右。
几类血液感染检测方法的比较
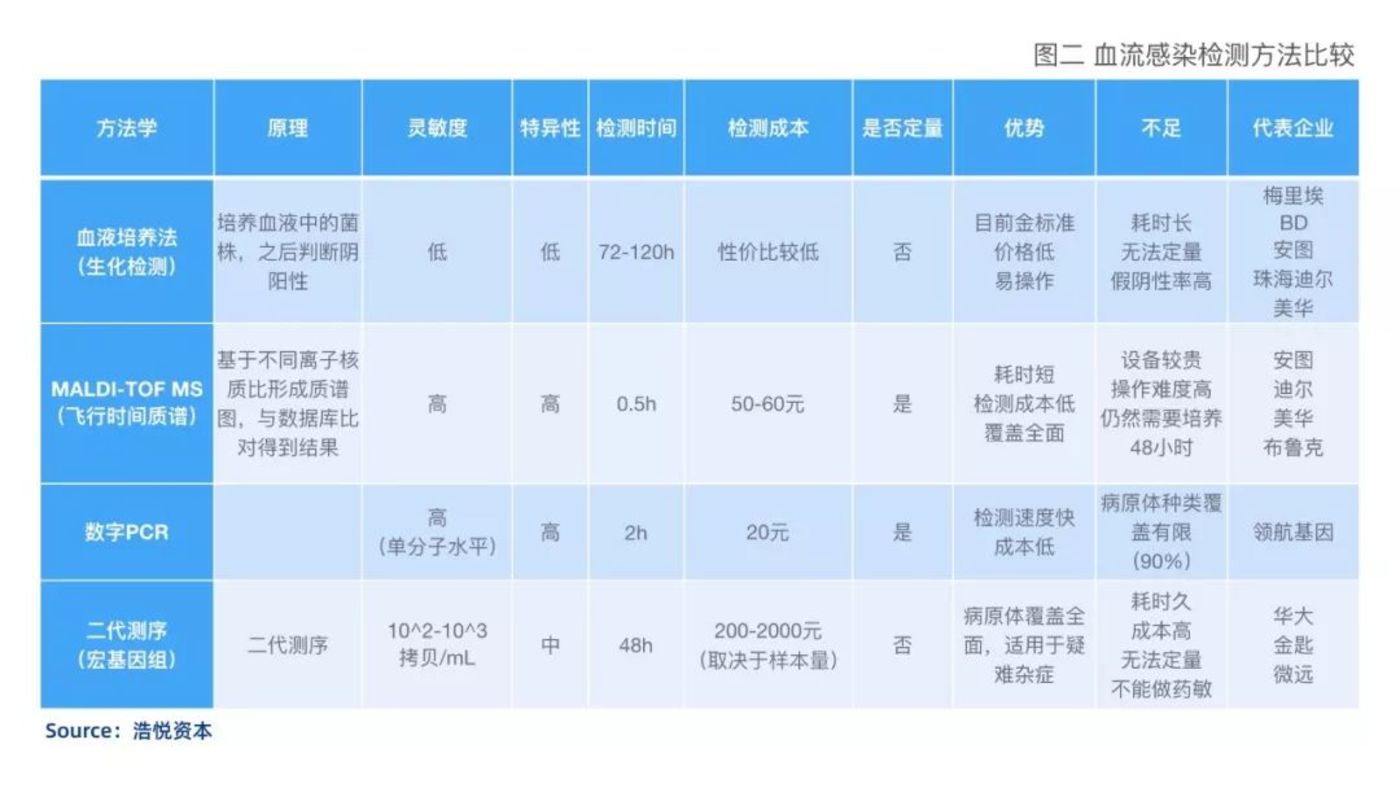
血液感染检测方法比较
临床医生和业内人士对上述几类方法学的点评
浩悦资本通过医生访谈了解到,现阶段国内ICU、呼吸科等临床科室及检验科医生对于血流感染检测的首要需求是速度,救治时间是最为关键的,在此基础上,能够尽量扩大菌种的覆盖范围则更加完美。基于众多临床统计,血流感染样本中最常见的前8种病原菌合计占比约74%,前16种菌占比超过86%。因此能够覆盖前16-20种病原菌的检测方法,基本上可以满足绝大多数临床需求。
-
血液培养:“慢”、“阳性率低”、“不赚钱”、“市场培养不好”,但作为国内现行的诊断金标准,占据血流感染领域最大的市场份额,因此在这一领域有布局的企业,往往是推广新方法学的有效平台,而血液培养法目前相比病原菌类型的判断,更侧重于提供药敏检测结果,给医生进行用药指导。
-
质谱:需要培养48h后才能检测,但优点是无需转固体培养基,培养完成后两小时可出结果,检测成本低,且后续能够进行药敏检测,是血液培养法的有效补充和搭配升级方案。在病原菌的覆盖上,与NGS方法类似,只要是存在于其“库”中的病原菌,理论上这两种方法学都可以实现100%的识别。
-
数字PCR:三至五小时可出结果,最大程度的解决“慢”的问题,同时可以进行实时的用药监控(普通PCR需要等血培养四十八小时出现阳性结果后才能进行药敏检测),但目前受原试剂盒设计及报证政策等原因限制,主流产品的病原菌覆盖率还在80%左右。
-
NGS:速度上相比数字PCR没有优势,检测成本高,同时目前报告的解读水平仍比较有限,无法给医生太多有效信息,且价格较为昂贵。但是NGS平台理论上可以对未知菌种实现最为全面的覆盖,对于感染情况复杂、多种抗生素都产生抗药性的患者,NGS是最有效的检测方法(NGS平台无法进行药敏检测)。
结论
上述几种方法,在速度、成本、灵敏度等方面都各有优劣,而在常见病原体的覆盖比例上,也各有千秋,采用NGS方法学的企业,往往以覆盖全面作为卖点。
同时,鉴于我国血流感染检测市场目前还存在较大的空白,因此在未来一段时间内,这几类方法都将在不同的场景下满足不同的临床需求,形成一种“互补”与“竞争”共存的市场态势。
建议重点关注以下两类标的:拥有较完整产业链覆盖的数字PCR企业,拥有一定市场份额,同时有能力自主开发质谱等新方法学平台的血液培养企业。
-
感染性疾病诊疗中不可或缺的工具
发布日期:2019-08-22 来源:未知 浏览量:
次
最新新闻
热门新闻